Luspatercept (REBLOZYL®)
Autres noms : luspatercept–aamt
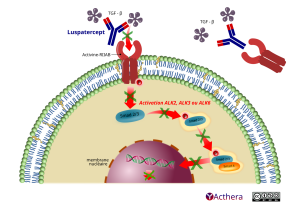
Structure : Protéine de fusion recombinante (Fc humain) qui se lie à une sélection de ligands de la superfamille du facteur de croissance transformant-β (TGF-β)
Code ATC : B03XA06
Nomenclature Ge : xxx
Cible: growth differentiation factor 11 (GDF11)
Mode de production : Produit à partir de cellules ovariennes de hamster chinois (CHO) par la technique de l’ADN recombinant
Forme galénique : 25 ou 75 mg, en poudre pour solution injectable
Mode d'administration : SC
Date de la première AMM : FDA novembre 2019 / EMA juin 2020
Laboratoires : Bristol Myers Squibb
Indications :
- Traitement des patients adultes présentant une anémie dépendante de la transfusion due à un syndrome myélodysplasique (SMD) de risque très faible, faible et intermédiaire, avec des sidéroblastes en couronne et qui ont présenté une réponse non satisfaisante à la thérapie à base d’érythropoïétine ou qui y sont inéligibles.
- Chez les adultes pour le traitement de l’anémie associée à une bêta-thalassémie dépendante ou non dépendante de la transfusion
Prix indicatif (2023) : 1231,01 euros le flacon
Usage : Médicament soumis à prescription hospitalière. Prescription réservée aux spécialistes en hématologie ou aux médecins compétents en maladies du sang. Disponible en ville.
Posologies : La dose initiale recommandée de Reblozyl est de 1,0 mg/kg, administrée une fois toutes les 3 semaines.
- Syndrome myélodysplasique :
Patients qui n’ont pas atteint l’indépendance transfusionnelle en CGR après au moins 2 doses consécutives à la dose initiale de 1,0 mg/kg : augmentation de dose à 1,33 mg/kg. Si elle n'est toujours pas atteinte après au moins 2 doses consécutives à la dose de 1,33 mg/kg, augmentation de dose à 1,75 mg/kg.
/!\ Une augmentation de dose ne doit pas être effectuée plus fréquemment que toutes les 6 semaines (2 administrations) et ne doit pas excéder la dose maximale de 1,75 mg/kg toutes les 3 semaines. La dose ne doit pas être augmentée immédiatement après un report de dose.
Pour les patients dont le taux d’Hb avant l’administration est > 9 g/dl et qui n’ont pas encore atteint l’indépendance transfusionnelle, une augmentation de la dose peut s’imposer à la discrétion du médecin ; le risque d’élévation du taux d’Hb au-dessus du seuil cible avec une transfusion concomitante ne peut pas être exclu.
- Béta-thalassémie :
Dépendante de la transfusion
Chez les patients qui n’obtiennent pas de réponse, définie comme une réduction du besoin transfusionnel en CGR d’au moins un tiers après 2 doses consécutives (6 semaines) ou plus à la dose initiale de 1,0 mg/kg, la dose doit être augmentée à 1,25 mg/kg. La dose ne doit pas être augmentée au-delà de la dose maximale de 1,25 mg/kg toutes les 3 semaines
Non dépendante de la transfusion
Chez les patients qui n’obtiennent pas de réponse ou qui n’arrivent pas à la maintenir, définie comme une augmentation du taux d’Hb mesuré avant l’administration par rapport à la valeur initiale ≥ 1 g/dl, après au moins 2 doses consécutives (6 semaines) au même palier (en l’absence de transfusions, c’est à-dire au moins 3 semaines après la dernière transfusion), la dose doit être augmentée d’un palier de dose. La dose ne doit pas dépasser la dose maximale de 1,25 mg/kg toutes les 3 semaines.
Mécanisme d'action :
Luspatercept, un agent de maturation érythroïde, est une protéine de fusion recombinante qui se lie à une sélection de ligands de la superfamille du facteur de croissance transformant-β (TGF-β). En se liant à des ligands endogènes spécifiques (p. ex. GDF-11, activine B), le luspatercept inhibe la signalisation via les Smad2/3, entraînant une maturation érythroïde par différenciation des précurseurs érythroïdes de stade avancé (normoblastes) dans la moelle osseuse. La signalisation de Smad2/3 est anormalement élevée dans les modèles de maladie caractérisés par une érythropoïèse inefficace, c.-à-d. les SMD et la β-thalassémie, et dans la moelle osseuse des patients atteints de SMD.
Effets indésirables les plus fréquents : Fatigue, diarrhées, asthénie, nausées, vertiges, dorsalgies, douleurs osseuses, céphalées (se référer au RCP pour avoir la liste complète des effets indésirables).
Contre-indications : Hypersensibilité à la substance active ou à l’un des excipients mentionnés à la rubrique, grossesse, nécessité d’un traitement visant à contrôler la croissance des masses d’HEM
Principales références :
- Markham A. Luspatercept: First Approval. Drugs. 2020 Jan;80(1):85-90. doi: 10.1007/s40265-019-01251-5. PMID: 31939073.
Liens :
- Human medicine European public assessment report (EPAR)
- HAS
- Base de données publique des médicaments
- ANSM
- Vidal
- Centre de référence sur les agents tératogènes (CRAT) - pas de données au 06/11/23
Note :
Création de la fiche : Pr C. Carnoy
Dernière mise à jour : 11/23
Relecture par : Mathilde Glaziou